Bảng điểm spesi: tiên lượng mức độ nặng ở bệnh nhân thuyên tắc động mạch phổi
Thuyên tắc động mạch phổi (TĐMP) là một cấp cứu tim mạch nguy hiểm, đòi hỏi chẩn đoán nhanh chóng và can thiệp kịp thời. Việc tiên lượng chính xác mức độ nặng của bệnh nhân TĐMP đóng vai trò then chốt trong việc đưa ra quyết định điều trị phù hợp, từ đó cải thiện đáng kể kết cục lâm sàng. Trong bối cảnh đó, các thang điểm tiên lượng đã trở thành công cụ hỗ trợ đắc lực cho các bác sĩ lâm sàng. Tuy nhiên, mỗi thang điểm đều có những ưu điểm và hạn chế riêng. Thang điểm sPESI (simplified Pulmonary Embolism Severity Index) nổi lên như một lựa chọn đơn giản, dễ sử dụng và có giá trị tiên lượng tốt. Bài viết này sẽ đi sâu vào phân tích cơ sở lý thuyết và ứng dụng thực tiễn của thang điểm sPESI trong tiên lượng mức độ nặng ở bệnh nhân TĐMP, so sánh với các thang điểm khác như PESI và Wells, đồng thời thảo luận về các yếu tố khác có thể ảnh hưởng đến tiên lượng và đề xuất các hướng nghiên cứu, phát triển sPESI trong tương lai. Hy vọng rằng, bài viết sẽ cung cấp một cái nhìn toàn diện và hữu ích cho các bác sĩ trong việc quản lý bệnh nhân TĐMP một cách hiệu quả.
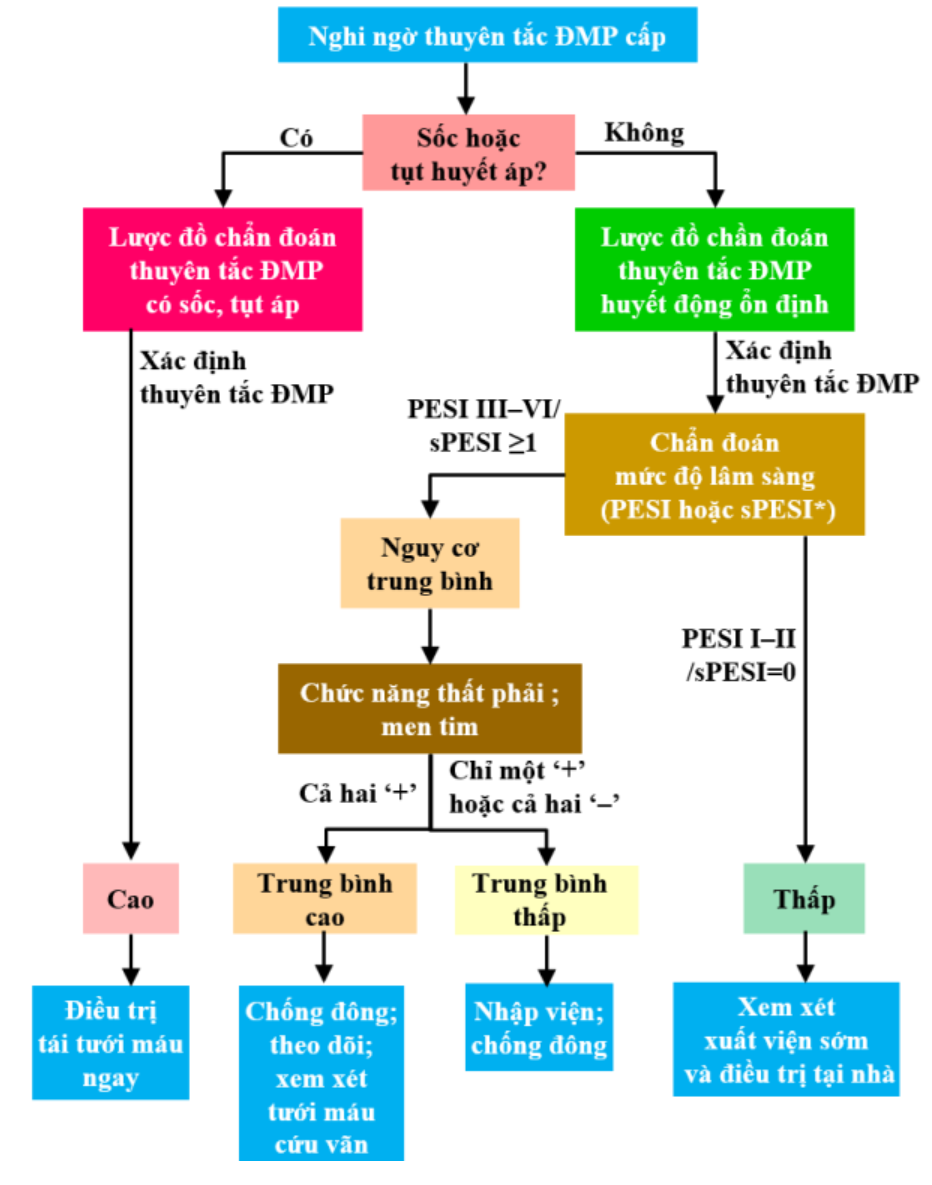
Tổng quan về Thuyên tắc động mạch phổi (TĐMP) và tiên lượng
Định nghĩa và tầm quan trọng của TĐMP
Thuyên tắc động mạch phổi (TĐMP), một thuật ngữ nghe có vẻ xa lạ nhưng lại là một vấn đề sức khỏe nghiêm trọng, ảnh hưởng đến hàng triệu người trên toàn thế giới. Về cơ bản, TĐMP xảy ra khi một hoặc nhiều động mạch phổi bị tắc nghẽn bởi cục máu đông, thường là từ tĩnh mạch sâu ở chân hoặc các bộ phận khác của cơ thể. Hãy tưởng tượng hệ thống mạch máu của chúng ta như một mạng lưới đường cao tốc phức tạp, và cục máu đông là một vụ tai nạn giao thông nghiêm trọng, gây tắc nghẽn và cản trở dòng chảy.
Tầm quan trọng của việc hiểu rõ về TĐMP không thể bị xem nhẹ. Nếu không được chẩn đoán và điều trị kịp thời, TĐMP có thể dẫn đến những hậu quả khôn lường, thậm chí tử vong. Theo thống kê, TĐMP là nguyên nhân gây tử vong đứng hàng thứ ba trong các bệnh lý tim mạch, chỉ sau bệnh tim thiếu máu cục bộ và đột quỵ. Điều này cho thấy mức độ nguy hiểm và sự cấp thiết của việc nâng cao nhận thức về căn bệnh này.
Việc chẩn đoán TĐMP đôi khi gặp nhiều khó khăn do các triệu chứng thường không đặc hiệu, dễ nhầm lẫn với các bệnh lý khác như viêm phổi, suy tim hoặc thậm chí là một cơn lo lắng đơn thuần. Các triệu chứng thường gặp bao gồm khó thở đột ngột, đau ngực, ho ra máu, nhịp tim nhanh và chóng mặt. Tuy nhiên, không phải ai mắc TĐMP cũng có đầy đủ các triệu chứng này, và mức độ nghiêm trọng của triệu chứng cũng khác nhau tùy thuộc vào kích thước của cục máu đông và tình trạng sức khỏe tổng thể của bệnh nhân.
Một điều quan trọng cần nhấn mạnh là TĐMP không chỉ là một vấn đề của người lớn tuổi hay những người có bệnh lý nền. Bất kỳ ai cũng có thể mắc TĐMP, đặc biệt là trong các tình huống như sau phẫu thuật, khi phải nằm bất động trong thời gian dài, khi sử dụng thuốc tránh thai chứa estrogen hoặc khi có tiền sử gia đình mắc bệnh đông máu.
Các phương pháp tiên lượng TĐMP hiện tại
Khi một bệnh nhân được chẩn đoán mắc TĐMP, việc tiếp theo là đánh giá mức độ nghiêm trọng của bệnh và tiên lượng khả năng phục hồi. Tiên lượng TĐMP là một quá trình phức tạp, đòi hỏi sự kết hợp của nhiều yếu tố khác nhau, từ các chỉ số lâm sàng đơn giản đến các xét nghiệm chuyên sâu.
Hiện nay, có nhiều phương pháp được sử dụng để tiên lượng TĐMP, mỗi phương pháp có những ưu điểm và hạn chế riêng. Một trong những phương pháp phổ biến nhất là sử dụng các thang điểm tiên lượng, chẳng hạn như thang điểm PESI (Pulmonary Embolism Severity Index) và thang điểm sPESI (simplified PESI). Các thang điểm này dựa trên các yếu tố như tuổi tác, tiền sử bệnh, các chỉ số sinh tồn (nhịp tim, huyết áp) và các dấu hiệu lâm sàng khác để ước tính nguy cơ tử vong trong một khoảng thời gian nhất định.
Ngoài các thang điểm, các xét nghiệm cận lâm sàng cũng đóng vai trò quan trọng trong việc tiên lượng TĐMP. Siêu âm tim có thể giúp đánh giá chức năng thất phải, một chỉ số quan trọng cho thấy mức độ ảnh hưởng của TĐMP đến tim. Chụp cắt lớp vi tính động mạch phổi (CTPA) không chỉ giúp xác định vị trí và kích thước của cục máu đông mà còn cung cấp thông tin về tình trạng của nhu mô phổi và các mạch máu khác. Các xét nghiệm máu, chẳng hạn như định lượng troponin và BNP, có thể giúp phát hiện tổn thương cơ tim và đánh giá mức độ suy tim.
Tuy nhiên, cần lưu ý rằng không có một phương pháp tiên lượng nào là hoàn hảo. Mỗi phương pháp đều có những hạn chế nhất định và cần được sử dụng một cách thận trọng, kết hợp với kinh nghiệm lâm sàng và sự hiểu biết sâu sắc về bệnh nhân. Việc tiên lượng TĐMP không chỉ là một bài toán thống kê mà còn là một nghệ thuật, đòi hỏi sự nhạy bén và khả năng phán đoán của người thầy thuốc.
Thang điểm sPESI: Cơ sở lý thuyết và ứng dụng
Giới thiệu về thang điểm sPESI
Khi đối diện với một bệnh nhân thuyên tắc động mạch phổi (TĐMP), câu hỏi đầu tiên mà bất kỳ bác sĩ nào cũng tự hỏi là: “Bệnh nhân này có nguy cơ cao không? Liệu chúng ta có đủ thời gian để can thiệp?” Chính vì lẽ đó, các công cụ tiên lượng đóng vai trò vô cùng quan trọng. Trong số đó, thang điểm sPESI (simplified Pulmonary Embolism Severity Index) nổi lên như một giải pháp đơn giản, hiệu quả, giúp chúng ta nhanh chóng đánh giá mức độ nghiêm trọng của bệnh và đưa ra quyết định điều trị phù hợp.
sPESI không phải là một phát minh ngẫu nhiên. Nó là kết quả của quá trình nghiên cứu, thử nghiệm và tinh giản từ thang điểm PESI đầy đủ. Mục tiêu là tạo ra một công cụ dễ sử dụng hơn, có thể áp dụng ngay tại giường bệnh mà không cần quá nhiều tính toán phức tạp. Điều này đặc biệt quan trọng trong các tình huống cấp cứu, nơi thời gian là yếu tố sống còn.
Thang điểm này được xây dựng dựa trên các yếu tố lâm sàng dễ thu thập, phản ánh tình trạng sức khỏe tổng thể và mức độ ảnh hưởng của TĐMP lên cơ thể. Sự đơn giản của sPESI không đồng nghĩa với việc giảm độ chính xác. Ngược lại, nhiều nghiên cứu đã chứng minh rằng sPESI có khả năng tiên lượng tương đương, thậm chí trong một số trường hợp còn vượt trội hơn so với PESI đầy đủ, đặc biệt trong việc xác định bệnh nhân có nguy cơ thấp.
Các yếu tố cấu thành thang điểm sPESI
Để hiểu rõ hơn về sPESI, chúng ta cần đi sâu vào các yếu tố cấu thành nên nó. Mỗi yếu tố đều được lựa chọn dựa trên cơ sở khoa học vững chắc và kinh nghiệm lâm sàng thực tế. Cụ thể, sPESI bao gồm các yếu tố sau:
- Tuổi trên 80: Tuổi cao thường đi kèm với nhiều bệnh nền và khả năng phục hồi kém, làm tăng nguy cơ tử vong do TĐMP.
- Tiền sử ung thư: Ung thư, đặc biệt là ung thư di căn, làm tăng nguy cơ hình thành huyết khối và làm suy yếu hệ miễn dịch, khiến bệnh nhân dễ bị biến chứng.
- Suy tim mạn tính: Suy tim làm giảm khả năng bơm máu của tim, khiến áp lực trong hệ tuần hoàn phổi tăng lên, làm trầm trọng thêm tình trạng TĐMP.
- Bệnh phổi mạn tính: Các bệnh phổi mạn tính như COPD làm giảm chức năng hô hấp, khiến bệnh nhân khó bù trừ khi bị TĐMP.
- Nhịp tim ≥ 110 lần/phút: Nhịp tim nhanh là dấu hiệu của sự bù trừ của cơ thể trước tình trạng thiếu oxy, cho thấy mức độ nghiêm trọng của TĐMP.
- Huyết áp tâm thu < 100 mmHg: Huyết áp thấp là dấu hiệu của sốc, cho thấy TĐMP đã gây ảnh hưởng nghiêm trọng đến huyết động của bệnh nhân.
Mỗi yếu tố này đều có giá trị 1 điểm. Việc lựa chọn các yếu tố này không phải là ngẫu nhiên, mà dựa trên các nghiên cứu lớn, phân tích hồi quy đa biến để xác định các yếu tố tiên lượng độc lập cho tử vong liên quan đến TĐMP.
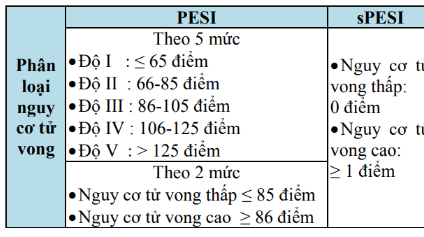
Cách tính điểm và phân tầng nguy cơ theo sPESI
Việc tính điểm sPESI vô cùng đơn giản. Chúng ta chỉ cần xác định xem bệnh nhân có hiện diện các yếu tố trên hay không, sau đó cộng điểm tương ứng. Tổng điểm sPESI sẽ giúp chúng ta phân tầng nguy cơ của bệnh nhân thành hai nhóm chính:
- Nguy cơ thấp (sPESI = 0): Bệnh nhân không có bất kỳ yếu tố nào trong sPESI. Nhóm này thường có nguy cơ tử vong thấp và có thể được điều trị ngoại trú hoặc theo dõi sát tại bệnh viện.
- Nguy cơ cao (sPESI ≥ 1): Bệnh nhân có ít nhất một yếu tố trong sPESI. Nhóm này có nguy cơ tử vong cao hơn và cần được điều trị tích cực hơn, thường là nhập viện và sử dụng các biện pháp can thiệp mạnh mẽ hơn.
Việc phân tầng nguy cơ này không chỉ giúp chúng ta đưa ra quyết định điều trị ban đầu mà còn giúp chúng ta tiên lượng khả năng sống sót của bệnh nhân. Các nghiên cứu đã chỉ ra rằng bệnh nhân có sPESI = 0 có nguy cơ tử vong trong 30 ngày thấp hơn đáng kể so với bệnh nhân có sPESI ≥ 1. Tuy nhiên, cần lưu ý rằng sPESI chỉ là một công cụ hỗ trợ, và việc đưa ra quyết định điều trị cuối cùng vẫn cần dựa trên đánh giá toàn diện về tình trạng bệnh nhân, bao gồm các yếu tố lâm sàng khác, kết quả xét nghiệm và hình ảnh học.
Đánh giá hiệu quả của sPESI trong tiên lượng TĐMP
Phần này sẽ đi sâu vào việc đánh giá xem sPESI thực sự “lợi hại” đến đâu trong việc dự đoán diễn biến bệnh thuyên tắc động mạch phổi (TĐMP). Liệu nó có thực sự tốt như lời đồn, hay chỉ là một công cụ “tầm tầm”? Chúng ta sẽ “mổ xẻ” vấn đề này một cách kỹ lưỡng.
So sánh sPESI với các thang điểm khác (PESI, Wells)
Khi nói đến tiên lượng TĐMP, sPESI không phải là “người chơi” duy nhất. Có những “đối thủ” đáng gờm khác như PESI đầy đủ và thang điểm Wells. Vậy, sPESI hơn kém gì so với họ?
- PESI (Pulmonary Embolism Severity Index): Đây là “người tiền nhiệm” của sPESI, với nhiều yếu tố hơn, đòi hỏi thu thập nhiều thông tin hơn. Mặc dù PESI có thể chính xác hơn một chút, nhưng sự phức tạp của nó đôi khi gây khó khăn trong việc áp dụng nhanh chóng tại giường bệnh. Liệu sự đơn giản của sPESI có đủ để bù đắp cho sự khác biệt về độ chính xác?
- Thang điểm Wells: Thang điểm này chủ yếu được sử dụng để đánh giá khả năng xảy ra TĐMP trước khi thực hiện các xét nghiệm chẩn đoán. Nó không trực tiếp tiên lượng mức độ nặng, nhưng vẫn đóng vai trò quan trọng trong việc xác định bệnh nhân nào cần được đánh giá thêm. Liệu việc kết hợp Wells và sPESI có thể mang lại bức tranh toàn diện hơn?
Việc so sánh này không chỉ là “cân đo đong đếm” về độ chính xác, mà còn là về tính thực tiễn, khả năng áp dụng và sự phù hợp với từng bối cảnh lâm sàng cụ thể.
Nghiên cứu lâm sàng về độ chính xác của sPESI
Để đánh giá một cách khách quan, chúng ta cần dựa vào các bằng chứng khoa học. Các nghiên cứu lâm sàng đóng vai trò then chốt trong việc xác định độ chính xác của sPESI.
- Các nghiên cứu đã chứng minh rằng sPESI có khả năng phân tầng nguy cơ tử vong ở bệnh nhân TĐMP có huyết động ổn định. Tuy nhiên, độ chính xác có thể khác nhau tùy thuộc vào quần thể bệnh nhân và phương pháp nghiên cứu.
- Một số nghiên cứu còn chỉ ra rằng sPESI có thể giúp xác định bệnh nhân có nguy cơ thấp, có thể được điều trị ngoại trú một cách an toàn. Điều này không chỉ giảm chi phí điều trị mà còn cải thiện chất lượng cuộc sống của bệnh nhân.
- Tuy nhiên, cũng cần lưu ý rằng sPESI không phải là “cây đũa thần”. Nó có thể không đủ nhạy để phát hiện tất cả các trường hợp nguy cơ cao, đặc biệt là ở những bệnh nhân có bệnh nền phức tạp.
Ưu điểm và hạn chế của sPESI trong thực hành lâm sàng
sPESI, giống như bất kỳ công cụ nào khác, đều có những điểm mạnh và điểm yếu riêng.
- Ưu điểm:
- Đơn giản và dễ sử dụng: Đây có lẽ là ưu điểm lớn nhất của sPESI. Với chỉ 6 yếu tố, việc tính toán điểm số trở nên nhanh chóng và dễ dàng, ngay cả trong điều kiện làm việc bận rộn.
- Áp dụng rộng rãi: sPESI đã được chứng minh là có hiệu quả ở nhiều quốc gia và trong nhiều bối cảnh lâm sàng khác nhau.
- Hỗ trợ quyết định điều trị: sPESI giúp bác sĩ đưa ra quyết định về việc điều trị nội trú hay ngoại trú, cũng như lựa chọn phương pháp điều trị phù hợp.
- Hạn chế:
- Độ chính xác có giới hạn: sPESI không phải lúc nào cũng chính xác tuyệt đối, đặc biệt là ở những bệnh nhân có bệnh nền phức tạp.
- Không xem xét các yếu tố khác: sPESI chỉ tập trung vào một số yếu tố nhất định, bỏ qua các yếu tố quan trọng khác như chức năng thất phải, men tim, và các dấu ấn sinh học khác.
- Cần kết hợp với đánh giá lâm sàng: sPESI chỉ là một phần của bức tranh toàn cảnh. Bác sĩ cần kết hợp kết quả sPESI với đánh giá lâm sàng toàn diện để đưa ra quyết định tốt nhất cho bệnh nhân.
Tóm lại, sPESI là một công cụ hữu ích trong việc tiên lượng TĐMP, nhưng không nên được sử dụng một cách đơn độc. Việc kết hợp sPESI với các yếu tố khác và đánh giá lâm sàng kỹ lưỡng là chìa khóa để quản lý bệnh nhân TĐMP một cách hiệu quả.
Ứng dụng sPESI trong quản lý bệnh nhân TĐMP
Quyết định điều trị dựa trên phân tầng nguy cơ sPESI
Khi một bệnh nhân được chẩn đoán thuyên tắc động mạch phổi (TĐMP), việc xác định mức độ nghiêm trọng của bệnh là bước đầu tiên và quan trọng nhất để đưa ra quyết định điều trị phù hợp. Thang điểm sPESI (simplified Pulmonary Embolism Severity Index) đóng vai trò như một “người dẫn đường” trong quá trình này.
Dựa trên điểm số sPESI, bệnh nhân có thể được phân loại vào các nhóm nguy cơ khác nhau. Bệnh nhân có điểm sPESI bằng 0 thường được coi là có nguy cơ thấp. Đối với nhóm này, việc điều trị ngoại trú có thể là một lựa chọn an toàn và hiệu quả, giúp giảm chi phí và cải thiện chất lượng cuộc sống của bệnh nhân. Tuy nhiên, quyết định này cần được đưa ra sau khi cân nhắc kỹ lưỡng các yếu tố khác như khả năng tuân thủ điều trị của bệnh nhân, sự sẵn có của hệ thống hỗ trợ tại nhà và các bệnh lý nền khác.
Ngược lại, bệnh nhân có điểm sPESI cao hơn thường có nguy cơ tử vong cao hơn và cần được điều trị tích cực hơn. Các biện pháp điều trị có thể bao gồm sử dụng thuốc chống đông máu, tiêu sợi huyết hoặc thậm chí can thiệp phẫu thuật để loại bỏ cục máu đông. Việc nhập viện và theo dõi sát sao là cần thiết để đảm bảo bệnh nhân nhận được sự chăm sóc tốt nhất và giảm thiểu nguy cơ biến chứng.
Tôi luôn tự hỏi, liệu chúng ta có thể cá nhân hóa quyết định điều trị hơn nữa dựa trên các yếu tố cụ thể của từng bệnh nhân hay không? Liệu có những yếu tố nào khác ngoài sPESI mà chúng ta nên xem xét để đưa ra quyết định điều trị tối ưu?
Kết hợp sPESI với các yếu tố khác (huyết động, chức năng thất phải, men tim)
Mặc dù sPESI là một công cụ hữu ích, nhưng nó không phải là “cây đũa thần” có thể giải quyết mọi vấn đề. Để đưa ra quyết định điều trị chính xác và toàn diện, chúng ta cần kết hợp sPESI với các yếu tố khác như tình trạng huyết động, chức năng thất phải và men tim.
Tình trạng huyết động của bệnh nhân là một yếu tố quan trọng cần xem xét. Bệnh nhân bị sốc do TĐMP cần được điều trị tích cực hơn so với bệnh nhân có huyết động ổn định. Đánh giá chức năng thất phải bằng siêu âm tim hoặc chụp CTPA có thể giúp xác định mức độ ảnh hưởng của TĐMP đến tim. Men tim tăng cao có thể là dấu hiệu của tổn thương cơ tim và cần được theo dõi chặt chẽ.
Việc kết hợp các yếu tố này với sPESI giúp chúng ta có cái nhìn toàn diện hơn về tình trạng bệnh nhân và đưa ra quyết định điều trị phù hợp nhất. Ví dụ, một bệnh nhân có điểm sPESI thấp nhưng có chức năng thất phải suy giảm có thể cần được điều trị tích cực hơn so với một bệnh nhân có điểm sPESI tương tự nhưng chức năng thất phải bình thường.
Theo dõi và đánh giá bệnh nhân TĐMP sau điều trị
Sau khi bắt đầu điều trị, việc theo dõi và đánh giá bệnh nhân TĐMP là rất quan trọng để đảm bảo điều trị hiệu quả và phát hiện sớm các biến chứng.
Chúng ta cần theo dõi các triệu chứng của bệnh nhân, chẳng hạn như khó thở, đau ngực và ho ra máu. Các xét nghiệm máu, chẳng hạn như D-dimer và men tim, có thể được sử dụng để đánh giá hiệu quả điều trị và phát hiện các biến chứng. Siêu âm tim hoặc chụp CTPA có thể được sử dụng để đánh giá chức năng thất phải và phát hiện các cục máu đông mới.
Việc theo dõi và đánh giá bệnh nhân TĐMP sau điều trị là một quá trình liên tục và đòi hỏi sự hợp tác chặt chẽ giữa bác sĩ và bệnh nhân. Bệnh nhân cần được hướng dẫn về các dấu hiệu và triệu chứng cần báo cho bác sĩ và tầm quan trọng của việc tuân thủ điều trị.
Tôi tin rằng, bằng cách sử dụng sPESI kết hợp với các yếu tố khác và theo dõi sát sao bệnh nhân sau điều trị, chúng ta có thể cải thiện đáng kể kết quả điều trị cho bệnh nhân TĐMP.
Các yếu tố ảnh hưởng đến tiên lượng TĐMP ngoài sPESI
Thang điểm sPESI là một công cụ hữu ích để đánh giá nguy cơ ở bệnh nhân thuyên tắc động mạch phổi (TĐMP), nhưng nó không phải là tất cả. Tiên lượng của TĐMP là một bức tranh phức tạp, chịu ảnh hưởng bởi nhiều yếu tố khác nhau ngoài những gì được phản ánh trong sPESI. Chúng ta cần xem xét thêm các dấu ấn sinh học, bệnh đồng mắc, và các yếu tố liên quan đến bệnh nhân để có cái nhìn toàn diện hơn.
Vai trò của các dấu ấn sinh học (CRP-hs)
Các dấu ấn sinh học như CRP-hs (C-reactive protein high-sensitivity) có thể cung cấp thêm thông tin về tình trạng viêm và mức độ nặng của bệnh. CRP-hs là một protein phản ứng cấp tính, tăng cao khi có viêm hoặc tổn thương mô. Trong TĐMP, nồng độ CRP-hs tăng có thể phản ánh mức độ viêm và tổn thương do tắc nghẽn mạch máu gây ra.
Một số nghiên cứu đã chỉ ra rằng nồng độ CRP-hs cao có liên quan đến tiên lượng xấu hơn ở bệnh nhân TĐMP. Ví dụ, một nghiên cứu được công bố trên Journal of Thrombosis and Haemostasis cho thấy rằng bệnh nhân TĐMP có nồng độ CRP-hs cao có nguy cơ tử vong cao hơn so với những người có nồng độ CRP-hs thấp. Việc kết hợp CRP-hs với thang điểm sPESI có thể cải thiện khả năng tiên lượng, giúp bác sĩ đưa ra quyết định điều trị phù hợp hơn. Tuy nhiên, cần lưu ý rằng CRP-hs không đặc hiệu cho TĐMP và có thể tăng cao trong nhiều tình trạng viêm khác. Do đó, cần phải xem xét CRP-hs trong bối cảnh lâm sàng tổng thể.
Ảnh hưởng của bệnh đồng mắc (CIRS)
CIRS (Cumulative Illness Rating Scale) là một công cụ đánh giá gánh nặng bệnh tật tổng thể của bệnh nhân, bao gồm nhiều hệ cơ quan khác nhau. Bệnh nhân TĐMP thường có nhiều bệnh đồng mắc, như bệnh tim mạch, bệnh phổi mạn tính, suy thận, và ung thư. Những bệnh đồng mắc này có thể ảnh hưởng đáng kể đến tiên lượng của TĐMP.
Ví dụ, bệnh nhân TĐMP có bệnh tim mạch nặng có thể có nguy cơ biến chứng tim mạch cao hơn, như suy tim hoặc rối loạn nhịp tim. Bệnh nhân TĐMP có bệnh phổi mạn tính có thể có khả năng bù trừ kém hơn khi bị thiếu oxy do tắc nghẽn mạch máu. Thang điểm CIRS giúp định lượng gánh nặng bệnh tật tổng thể, cung cấp thông tin quan trọng để đánh giá tiên lượng và lập kế hoạch điều trị.
Một nghiên cứu trên Thrombosis and Haemostasis cho thấy rằng điểm CIRS cao có liên quan đến tiên lượng xấu hơn ở bệnh nhân TĐMP. Việc đánh giá CIRS giúp bác sĩ nhận diện những bệnh nhân có nguy cơ cao cần được theo dõi và điều trị tích cực hơn.
Các yếu tố liên quan đến bệnh nhân (tuổi tác, tiền sử bệnh)
Tuổi tác là một yếu tố quan trọng ảnh hưởng đến tiên lượng của TĐMP. Bệnh nhân lớn tuổi thường có nhiều bệnh đồng mắc hơn và khả năng bù trừ kém hơn so với bệnh nhân trẻ tuổi. Do đó, bệnh nhân lớn tuổi có nguy cơ biến chứng và tử vong cao hơn khi bị TĐMP.
Tiền sử bệnh cũng đóng vai trò quan trọng. Bệnh nhân có tiền sử TĐMP hoặc huyết khối tĩnh mạch sâu (DVT) có nguy cơ tái phát cao hơn. Bệnh nhân có tiền sử ung thư, đặc biệt là ung thư di căn, có nguy cơ huyết khối cao hơn và tiên lượng xấu hơn.
Ngoài ra, các yếu tố khác như giới tính, chủng tộc, và tình trạng kinh tế xã hội cũng có thể ảnh hưởng đến tiên lượng của TĐMP. Cần phải xem xét tất cả các yếu tố này để có cái nhìn toàn diện về nguy cơ và tiên lượng của bệnh nhân TĐMP. Việc cá nhân hóa tiên lượng và điều trị là chìa khóa để cải thiện kết quả cho bệnh nhân TĐMP.
Hướng nghiên cứu và phát triển sPESI trong tương lai
Thang điểm sPESI, một công cụ hữu ích trong việc tiên lượng bệnh nhân thuyên tắc động mạch phổi (TĐMP), vẫn còn nhiều tiềm năng để phát triển và hoàn thiện hơn nữa. Chúng ta có thể hình dung về một tương lai nơi sPESI không chỉ là một công cụ đơn giản mà trở thành một phần không thể thiếu trong việc quản lý bệnh nhân TĐMP, giúp đưa ra các quyết định điều trị chính xác và cá nhân hóa hơn.
Cải tiến thang điểm sPESI
Liệu chúng ta có thể làm cho sPESI trở nên chính xác hơn nữa không? Câu trả lời có lẽ là có. Mặc dù sPESI đã là một phiên bản đơn giản hóa của PESI, việc tinh chỉnh các yếu tố hiện tại hoặc bổ sung thêm các yếu tố mới có thể cải thiện khả năng tiên lượng. Ví dụ, chúng ta có thể xem xét lại ngưỡng của các yếu tố như tuổi tác hoặc nhịp tim, hoặc thậm chí thêm vào các yếu tố ít được chú ý hơn nhưng có thể ảnh hưởng đến tiên lượng, chẳng hạn như tình trạng dinh dưỡng hoặc mức độ hoạt động thể chất của bệnh nhân.
Một hướng đi khác là xem xét các dấu ấn sinh học mới. Nghiên cứu gần đây cho thấy rằng các dấu ấn sinh học như D-dimer, troponin, hoặc BNP có thể cung cấp thông tin quan trọng về mức độ nghiêm trọng của TĐMP. Việc tích hợp các dấu ấn sinh học này vào sPESI có thể giúp chúng ta có một bức tranh toàn diện hơn về tình trạng bệnh nhân và cải thiện khả năng tiên lượng. Tuy nhiên, cần lưu ý rằng việc thêm quá nhiều yếu tố có thể làm phức tạp hóa thang điểm và giảm tính ứng dụng của nó trong thực hành lâm sàng.
Kết hợp sPESI với trí tuệ nhân tạo
Trí tuệ nhân tạo (AI) đang thay đổi cách chúng ta tiếp cận nhiều lĩnh vực của y học, và tiên lượng TĐMP cũng không phải là ngoại lệ. AI có thể giúp chúng ta phân tích một lượng lớn dữ liệu lâm sàng và xác định các mẫu mà con người có thể bỏ lỡ. Bằng cách kết hợp sPESI với các thuật toán AI, chúng ta có thể tạo ra các mô hình tiên lượng mạnh mẽ hơn, có khả năng dự đoán chính xác hơn nguy cơ tử vong và các biến cố bất lợi khác.
Ví dụ, chúng ta có thể sử dụng học máy để xác định các yếu tố quan trọng nhất ảnh hưởng đến tiên lượng TĐMP và điều chỉnh trọng số của các yếu tố này trong sPESI. Chúng ta cũng có thể sử dụng AI để phát triển các công cụ hỗ trợ quyết định lâm sàng, giúp bác sĩ lựa chọn phương pháp điều trị phù hợp nhất cho từng bệnh nhân dựa trên các đặc điểm cá nhân của họ. Tuy nhiên, cần đảm bảo rằng các thuật toán AI được sử dụng là minh bạch và dễ hiểu, để bác sĩ có thể tin tưởng và sử dụng chúng một cách hiệu quả.
Cá nhân hóa tiên lượng TĐMP
Mỗi bệnh nhân TĐMP là một cá thể riêng biệt, với các đặc điểm lâm sàng và yếu tố nguy cơ khác nhau. Do đó, việc áp dụng một cách máy móc một thang điểm tiên lượng duy nhất cho tất cả bệnh nhân có thể không phải lúc nào cũng phù hợp. Thay vào đó, chúng ta nên hướng tới việc cá nhân hóa tiên lượng TĐMP, bằng cách xem xét các yếu tố đặc thù của từng bệnh nhân.
Ví dụ, chúng ta có thể sử dụng thông tin về tiền sử bệnh, thuốc đang sử dụng, và các bệnh đồng mắc của bệnh nhân để điều chỉnh kết quả sPESI. Chúng ta cũng có thể xem xét các yếu tố xã hội và kinh tế, chẳng hạn như khả năng tiếp cận dịch vụ y tế và mức độ hỗ trợ từ gia đình và bạn bè, vì những yếu tố này có thể ảnh hưởng đến khả năng phục hồi của bệnh nhân.
Trong tương lai, chúng ta có thể sử dụng dữ liệu di truyền để cá nhân hóa tiên lượng TĐMP. Nghiên cứu cho thấy rằng một số gen có thể ảnh hưởng đến nguy cơ phát triển TĐMP và đáp ứng với điều trị. Bằng cách phân tích bộ gen của bệnh nhân, chúng ta có thể xác định những người có nguy cơ cao và điều chỉnh phác đồ điều trị của họ cho phù hợp. Tuy nhiên, cần lưu ý rằng việc sử dụng dữ liệu di truyền trong tiên lượng TĐMP vẫn còn là một lĩnh vực mới nổi và cần được nghiên cứu thêm.
Ý nghĩa lâm sàng
Thang điểm sPESI, một công cụ tưởng chừng đơn giản, lại mang trong mình sức mạnh to lớn trong việc thay đổi cách chúng ta tiếp cận và quản lý bệnh nhân thuyên tắc động mạch phổi (TĐMP). Đôi khi, tôi tự hỏi, liệu chúng ta đã thực sự khai thác hết tiềm năng của nó chưa?
Tối ưu hóa quyết định điều trị
sPESI không chỉ là một con số, mà là một lăng kính giúp chúng ta nhìn nhận rõ hơn về nguy cơ mà bệnh nhân đang đối mặt. Với việc phân tầng nguy cơ một cách nhanh chóng và dễ dàng, sPESI cho phép các bác sĩ đưa ra những quyết định điều trị cá nhân hóa hơn. Thay vì áp dụng một phác đồ chung cho tất cả bệnh nhân, chúng ta có thể điều chỉnh chiến lược điều trị dựa trên mức độ nguy cơ cụ thể của từng người. Ví dụ, bệnh nhân có điểm sPESI thấp có thể được điều trị ngoại trú một cách an toàn, giúp giảm chi phí và cải thiện chất lượng cuộc sống. Ngược lại, bệnh nhân có điểm sPESI cao cần được theo dõi sát sao và có thể cần các biện pháp can thiệp tích cực hơn như tiêu sợi huyết hoặc phẫu thuật lấy huyết khối.
Cải thiện tiên lượng và giảm tỷ lệ tử vong
Một trong những ý nghĩa lâm sàng quan trọng nhất của sPESI là khả năng cải thiện tiên lượng và giảm tỷ lệ tử vong ở bệnh nhân TĐMP. Bằng cách xác định sớm những bệnh nhân có nguy cơ cao, chúng ta có thể can thiệp kịp thời để ngăn chặn các biến chứng nghiêm trọng. Điều này đặc biệt quan trọng trong bối cảnh TĐMP là một bệnh lý có tỷ lệ tử vong cao, đặc biệt là khi không được chẩn đoán và điều trị kịp thời. Các nghiên cứu đã chứng minh rằng việc sử dụng sPESI trong thực hành lâm sàng có thể giúp giảm đáng kể tỷ lệ tử vong liên quan đến TĐMP.
Tiết kiệm chi phí và nguồn lực
Ngoài những lợi ích về mặt lâm sàng, sPESI còn có ý nghĩa quan trọng về mặt kinh tế. Việc sử dụng sPESI giúp chúng ta tối ưu hóa việc sử dụng nguồn lực y tế bằng cách tập trung vào những bệnh nhân có nguy cơ cao và cần được can thiệp tích cực. Điều này giúp giảm chi phí điều trị tổng thể và giải phóng nguồn lực cho các bệnh nhân khác. Hơn nữa, việc điều trị ngoại trú cho bệnh nhân có điểm sPESI thấp giúp giảm gánh nặng cho các bệnh viện và cải thiện trải nghiệm của bệnh nhân.
Nâng cao nhận thức và cải thiện chất lượng chăm sóc
Cuối cùng, sPESI đóng vai trò quan trọng trong việc nâng cao nhận thức về TĐMP và cải thiện chất lượng chăm sóc cho bệnh nhân. Việc sử dụng sPESI giúp các bác sĩ và nhân viên y tế nhận thức rõ hơn về tầm quan trọng của việc đánh giá nguy cơ và đưa ra quyết định điều trị dựa trên bằng chứng. Điều này dẫn đến việc chẩn đoán và điều trị TĐMP sớm hơn và hiệu quả hơn, giúp cải thiện kết quả lâm sàng cho bệnh nhân.
Tôi tin rằng, sPESI sẽ tiếp tục đóng vai trò quan trọng trong việc quản lý bệnh nhân TĐMP trong tương lai. Việc tiếp tục nghiên cứu và cải tiến sPESI sẽ giúp chúng ta hiểu rõ hơn về bệnh lý này và cung cấp cho bệnh nhân những phương pháp điều trị tốt nhất.